白癜風

白癜風
白癜風是發生於皮膚、粘膜的常見皮膚病,以局部或全身色素脫失爲特徵,主要影響美容。
一、病因及發病機制
白癜風的病因和發病機制尚未完全明確,目前認爲可能是有遺傳傾向的個體,在受到多種內外因素刺激,誘發免疫功能、精神神經內分泌功能、代謝功能等異常,導致表皮與真皮交界處的黑色素細胞中酪氨酸酶功能喪失,引起酪氨酸氧化爲多巴胺受體阻滯劑導致黑色素形成障礙,最終引起皮膚色素脫失。
1、遺傳學說認爲患者常有家族史,一般認爲是外顯率不同的常染色體顯性遺傳。國外統計資料顯示,患者家族中白癜風的發病率爲18.75%~40%,國內統計資料顯示爲3%~12%。白癜風可能是一種多基因遺傳病,可能是由於先天性酪氨酸酶缺乏,黑色素細胞失去合成黑色素的能力所致。
2、自身免疫學說 白癜風患者或其家族中常有其他自身免疫性疾病,如甲狀腺疾病、胰島素依賴型糖尿病、慢性萎縮性胃炎、銀屑病、斑禿、紅斑狼瘡等。與正常人相比,白癜風患者血清中器官特異性抗體的陽性率也明顯增高,如抗胃壁細胞抗體、抗腎上腺球蛋白抗體、抗腎上腺組織抗體等。已證實白癜風患者血清中含有抗黑素細胞的自身抗體,陽性率爲27%~93%,且抗體的陽性率及滴度與病情活動性有密切關係。
3.神經精神學說黑素細胞起源於神經嵴,本病臨牀常見皮損爲對稱性或節段性
分佈。術後及精神創傷等均可誘發本病的發生。一般認爲,精神刺激可導致單胺系統活性增加,從而導致去甲腎上腺素、腎上腺素或其他兒茶酚胺增多,提示白癜風的發病與神經系統有關。白癜風患者血漿中B-內啡肽水平明顯升高,局竈型和節段型的組織液中B-內啡肽水平也明顯高於未患處皮膚,提示B-內啡肽可能參與了白癜風的發病。 4、黑素細胞自毀學說 本病常發生於暴露和色素沉着部位,有人認爲是由於表皮黑素細胞功能亢進,促使其消耗和提前衰亡,可能是由於細胞自身合成黑色素過程中多巴、5,6-二羥基吲哚等中間體過多產生或積累所致。實驗證明,酚類物質和兒茶酚胺類物質對正常或惡性的黑色素細胞有破壞作用,導致白癜風的發生。5、酪氨酸、銅離子相對缺乏學說白癜風患者血液和皮膚中銅或銅藍蛋白含量降低,導致酪氨酸酶活性降低,從而影響黑色素的代謝。另外,某些化學藥品和光敏性藥物也可誘發本病。
二、臨牀表現
1.臨牀表現 白癜風爲後天獲得性,性別無明顯差異。任何年齡均可發病,但以青壯年多見。約50%的患者在20歲前發病。部分患者有明顯的季節性,一般春末夏初病情進展較重,冬季緩解。可發生於皮膚任何部位,但以面、頸、手背、腕、前臂及腰骶部等暴露、摩擦部位多見,口脣、陰脣、龜頭及包皮內層黏膜亦可受累。部分患者白斑沿神經節段單側分佈,少數患者皮損廣泛分佈於全身。皮損初發時爲一或數個邊界不清的色素減退斑,逐漸擴大爲色澤乳白色的明顯的色素脫失斑。白斑內可出現毛孔周圍散在的島狀色素斑。白斑內毛髮可變白,也可正常。頭部發病者,可僅有白髮而無白斑。多數患者無自覺症狀。本病病程呈慢性,有時可自行好轉或消失。在病情進展過程中,白斑可移行至正常皮膚。有時受壓、摩擦、燒傷、外傷等機械刺激也可引起白癜風(同形反應)。穩定期,皮損停止發展,表現爲明顯的色素脫失斑,病變邊緣色素沉着增多。
2.分類:根據皮損範圍及分佈情況,本病可分爲普通型、節段型。
(1)普通型:又分爲散在型、全身型、面肢型、粘膜型。
①散在型:白點散在分佈,大小不一,但多對稱分佈。
②全身型:常由侷限性或散發型發展而來,白斑總面積大於體表面積的50%。
③面肢端型:皮損分佈於面部及四肢遠端。
④粘膜型:皮膚損害僅影響粘膜。
(2)節段型:皮損按皮節或一定的神經分佈區域分佈。
三、病理特徵
白癜風組織病理除基底層黑素細胞及黑色素顆粒數量減少或消失外,一般無炎症反應。白癜風患者基底細胞層內黑素體及黑素細胞減少或缺失。活動期皮損中心黑素細胞密集,周圍有異常增大的黑素細胞,其大小爲邊緣區正常面積的2~1/2倍。炎症早期,在白癜風所謂隆起的邊緣處可見表皮水腫及海綿形成,真皮內可見淋巴細胞及組織細胞浸潤。已確定的白癜風皮損的主要改變是黑素細胞內黑素體的減少甚至消失。晚期脫色性皮損內已無黑素細胞。
四、診斷與鑑別診斷
本病根據臨牀表現不難診斷,但需與下列疾病相鑑別,學不寒食,讓你明智
(一)單純性糠疹 單純性糠疹多見於兒童,面部表現爲侷限性色素減退斑,而非色素脫失斑,病變邊界不清,表面常有細小鱗屑。
(二)花斑癬
花斑癬皮損好發於頸部、軀幹及上肢,爲圓形或橢圓形的淺色斑點,表面有許多鱗屑,皮損內易發現真菌。
(三)貧血痣
貧血痣是一種先天性色素減退斑,一般單側分佈。由於病變部位毛細血管稀疏,白斑周圍皮膚受摩擦或受熱後充血,但白斑本身不發紅,可與白癜風相鑑別。(四)色素斑
色素斑是出生時或出生後不久出現的侷限性淺色斑點,常沿神經節段分佈,邊界模糊,周圍無色素帶,一般單個出現,終身存在。(五)炎症後色素減退
炎症後色素減退有原發病史,如溼疹、皮炎、銀屑病等,色素減退僅限於原發病的皮損處,一般是暫時的,可以自行恢復。
五、治療
本病治療的主要目的是控制皮損進展,促進白斑修復。治療措施的選擇主要考慮發病面積、類型、部位、年齡、病程等。治療原則是儘早治療,並根據不同患者儘量採用個性化的綜合治療(中西醫結合、內外用藥結合、藥物與理療結合、藥物與理療結合、手術治療)。治療應長期進行,每個療程至少持續3個月。
(一)糖皮質激素治療
局部糖皮質激素治療適用於白斑面積小於10%的皮損。使用超強或強效激素。最佳治療部位是面頸部,但要注意長期使用激素的不良反應。目前,鈣調磷酸酶抑制劑主要推薦用於面頸部的皮損。
全身性糖皮質激素治療主要適用於全身性快速進展的白癜風患者。可口服小劑量潑尼松,0.3mg/kg/d,連服1.5~3個月,無效則停藥,待療效顯現後,逐漸將劑量每2~4周減量5mg至隔日1片,維持3~6個月。或複方倍他米松1mL,肌肉注射,每20~30天1次,分1次使用。由於其不良反應較多,不建議長期全身激素治療。一般對於進展迅速的患者,爲儘快控制病情,前3天劑量常加倍,越早減量、停藥越好。待病情迅速控制後,繼續用中藥及免疫調節劑治療。
(二)鈣調磷酸酶抑制劑
外用鈣調磷酸酶抑制劑包括他克莫司軟膏和吡美莫司乳膏。治療時間爲3個月至1年。最佳複色部位是面部和頸部。粘膜和生殖器也可使用。(iii)維生素D衍生物
外用卡泊三醇和他卡西醇可用於治療成人白癜風,每日兩次。維生素D可與NB-UVB、308準分子激光、PUVA等聯合使用,或與外用激素、鈣調磷酸酶抑制劑聯合使用。外用卡泊三醇或他卡西醇可增強NB-UVB治療白癜風的療效。由於卡泊三醇和他卡西醇對UVA和UVB有光保護作用,建議在光療前1天晚上使用。
(四)中醫——一般採用辨病與辨證相結合,分爲漸進期和穩定期兩個階段,形成與之對應的四種主要證型(風溼熱證、肝鬱氣滯證、肝腎虛證、瘀阻證)。漸進期以風溼熱鬱、肝鬱氣滯爲主,穩定期以肝腎虛血瘀爲主。小兒常有脾胃虛弱的表現。在治療上,漸進期以祛邪祛風、清熱利溼、疏肝解鬱爲主;穩定期以滋補肝腎、活血化瘀爲主,根據部位選用相應的歸經藥物。
(五)光療與光化學治療(PUVA)光療包括高能紫外線、氦氖激光、NB-UVB、308nm準分子激光、準分子光等。由於高能紫外線療效不佳,正常皮膚色素沉着時間過長,氦氖激光療效不確定,因此採用NB-UVB作爲光化學治療手段,可有效治療皮膚色素沉着。
UVB在臨牀治療白癜風中,這兩類光在白癜風治療中逐漸被淘汰。1.窄帶UVB(311nm)波長範圍310~315nm,峯值波長311nm。其治療白癜風的機制可能是促進角質形成細胞釋放內皮素-1、1-1a、鹼性成纖維細胞生長因子(bFGF),增加黑素細胞酪氨酸酶的表達。另外,窄帶UVB還能抑制皮膚樹突狀細胞和T淋巴細胞的免疫功能。與傳統PUVA相比,具有安全性高、副作用少等優勢。全身NB-UVB治療適用於年齡>9歲,白癜風累及面積>20%的患者,也可用於<9歲處於廣泛性皮損進展期的兒童,可密切配合治療。
窄譜UVB的治療步驟如下:
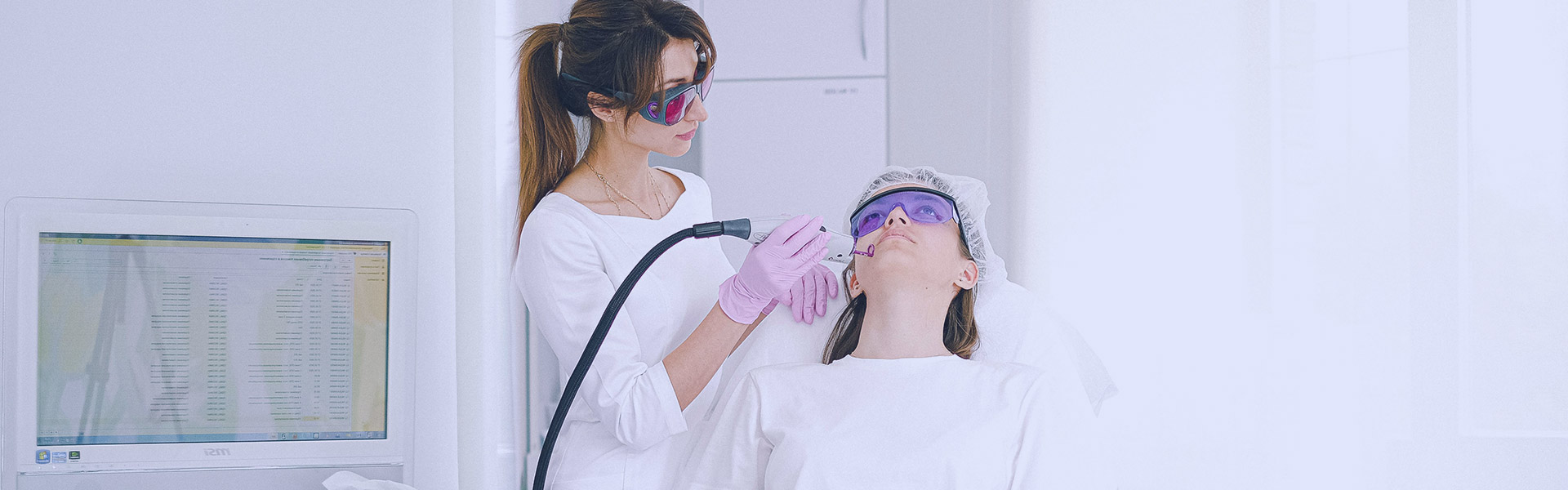
(1)治療前注意事項:操作者治療時戴紫外線防護眼鏡,若病變在眼周,囑患者閉上雙眼;若照射全身,囑患者穿短褲,保護生殖部位。
(2)治療方法:初始劑量爲最小紅斑劑量的70%。根據光敏性分類,中國人以亞型、I型皮膚爲主。前者首次劑量爲0.3~0.5J/cm',後者爲0.5~0.7J/cm'。每週照射2次。治療初期,每次劑量增加20%~50%。出現淺紅斑後,一般每次增加劑量0~20%。最終單次劑量不超過3.0J/cm'。 (3)治療後注意事項:治療期間,建議患者避免陽光直射體表,暴露部位應塗抹防曬霜。部分患者可能對NB-UVB產生光敏性。治療次數、療程視個體光敏性而定(如果繼續光療後色素島面積無增加,則考慮產生光敏性)。出現耐受性後,可以休息3~6個月再繼續治療。
2.308nm準分子激光準分子激光是指受激二聚體產生的連續脈衝氣體激光。二聚體是由惰性氣體和鹵素氣體按一定比例和壓力混合,以原子形式組成。當電流通過時,被激活的惰性氣體和鹵素氣體可以形成鹵化物,釋放出特定波長的單色光。308nm準分子激光又稱XeCI準分子激光,是由惰性氣體氙氣和鹵素氯氣組成的二聚體,受激後釋放出波長爲308nm的紫外光。308nm準分子激光的光斑直徑可調,調節範圍爲218mm。每個脈衝的能量可達3~5.5mJ/cm',最深可穿透淺表真皮層1.5mm。
308nm準分子激光治療白癜風的作用機制尚不明確,可能包括以下兩個方面:①誘導病竈內活化T淋巴細胞凋亡,可直接促進病理性T淋巴細胞凋亡;也可作用於角質形成細胞,使前者產生細胞因子TGF-B1,間接誘導淋巴細胞凋亡。②刺激黑素細胞增殖,促進黑色素生成,通過促進未參與的毛囊外根鞘內無色素黑素細胞增殖產生黑色素並向白斑處移行。
適應症:適用於治療皮損面積小於30%的穩定期局部性白癜風患者。與外用他克莫司或吡美莫司等聯合使用,可提高其療效。與目前常用的治療方法相比,308nm準分子激光治療穩定期白癜風的優勢有:①儀器操作靈活,對局竈性病變,尤其是皺紋部位的治療更有優勢。②308nm準分子激光能量高,見效快,還可以減少皮膚中紫外線的總蓄積量。③308nm準分子激光以點輸出的形式作用於皮損,不影響周圍正常皮膚,可降低周圍皮膚老化及皮膚癌發生的概率。
308nm準分子激光治療操作步驟如下:
(1)治療前準備:治療時,皮損周圍塗抹防曬霜或使用防曬霜保護正常皮膚。治療人員戴防護眼鏡,患者閉上眼睛保護眼睛。治療無痛,所以不需要表皮麻醉,也不需要偶聯劑冷凝膠。清潔治療區域,並用Sanisol消毒。
選擇患者未被曬傷的上臀部或下背部正常皮膚進行最小照射劑量(MED)測試,根據MED測試結果選擇初始劑量。
(2)治療劑量:根據MED和皮損部位確定初始治療劑量(ID),一般爲0.5~1MED,根據不同部位選擇不同的初始治療劑量。後續照射劑量視前次照射後皮損內紅斑反應而定。紅斑持續時間不足24小時,治療劑量增加50~100mJ/cm'',兒童增加25~50mJ/cm'。紅斑持續時間爲24~48小時,治療劑量與前次相同。紅斑持續時間爲48~60小時,治療劑量減少50~100mJ/cm',兒童減少25~50mJ/cm'。若紅斑持續60~72小時或出現明顯水皰、灼痛等症狀,則相應推遲治療時間,待上述症狀基本消退後,下次治療劑量減少100mJ/cm'。
(3)治療頻率:每週1~3次,每週2次較多,每次治療間隔3~4天。這樣既能迅速見效,又不因治療過於頻繁而引起副作用。部分患者因色素生長較慢,聯合使用3%他克莫司乳膏。多數患者需治療10~50次,平均35次。一般而言,面部治療效果應優於軀幹、四肢,軀幹、四肢優於四肢。
(4)術後注意事項:治療區燒灼感、紅斑、水皰等反應大多較輕,一般不需特殊處理。避免摩擦治療區,必要時給予相應治療,防止感染。治療區應避免日光照射。 3、光化學治療(PUVA)光化學治療是將光敏劑與長波紫外線(320~482nm的紫外線)相結合治療疾病的方法。其可能的機制是:刺激白癜風
Source: 白癜風