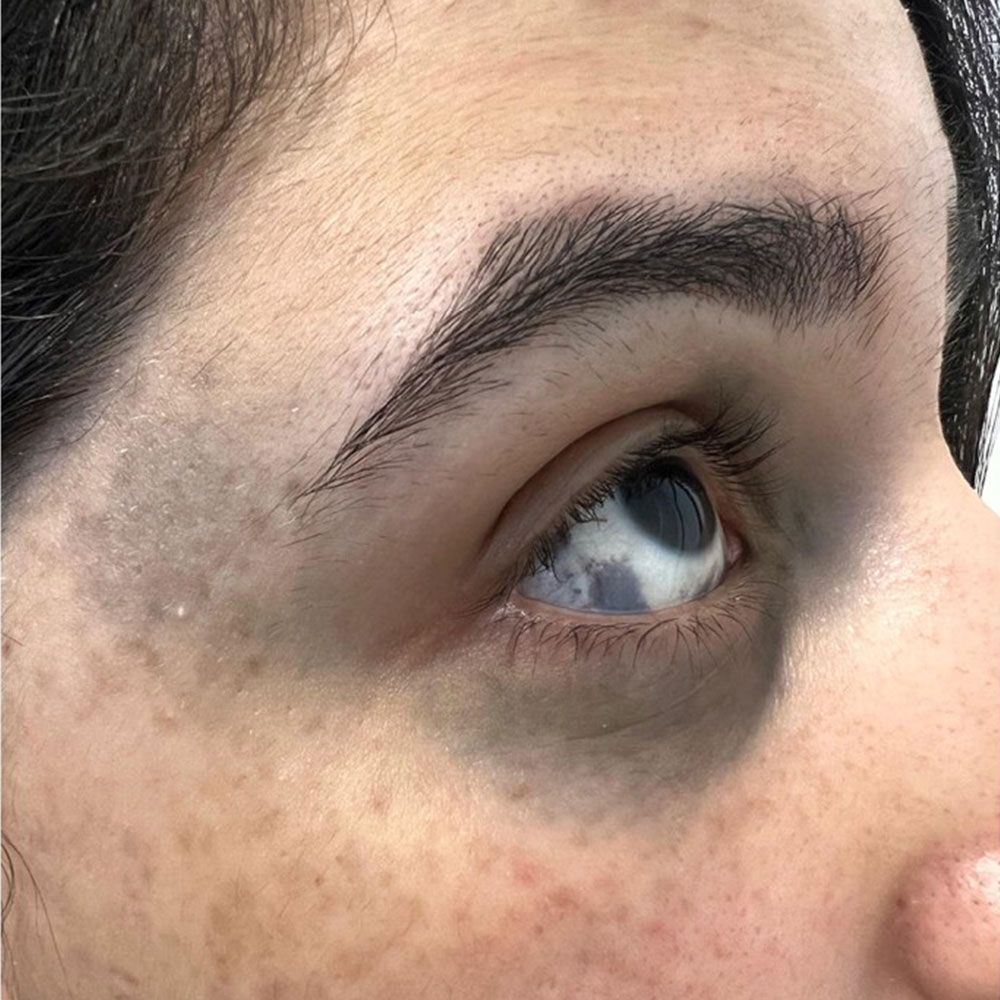
面頰後天性皮膚黑素細胞增多症
面頰後天性皮膚黑素細胞增多症
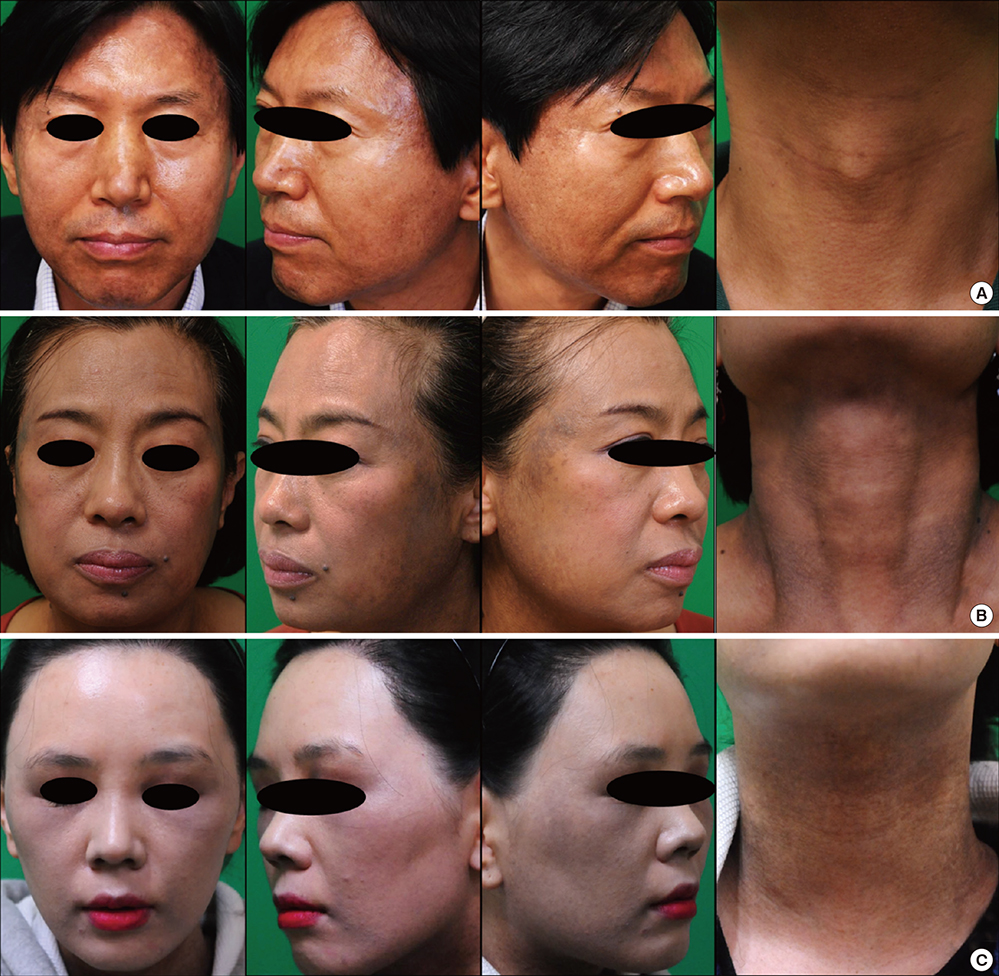
圖 1。臨牀照片。側面、口周和頸部色素沉着明顯。( A )M/51 6 個月前面部和頸部出現褐色斑塊。( B )F/55 12 個月前側面和頸部出現灰白色斑塊。( C )F/33 5 年來緩慢出現灰色斑塊。
面頰部獲得性皮膚黑素細胞增多症又稱獲得性太田痣、獲得性雙側太田痣樣斑疹、獲得性面部皮膚黑素細胞增多症、獲得性侷限性面部皮膚黑素細胞增多症。1984年由Ho首次報道,又稱Hoi痣。其主要特徵是面頰上對稱分佈的黑灰色斑塊狀色素沉着。以前認爲是太田痣的一種變體,但現在被認爲是一種獨立的疾病。本病多見於女性,文獻報道的男女性比例爲1:12.8-17.7。平均發病年齡爲30歲(6至54歲不等),89%的病例爲Fitzpatrick皮膚IV型,其餘爲II型和III型。
一、病因及發病機制
目前,該病的具體病因和發病機制尚不明確,推測在胚胎髮育過程中,從神經嵴移行至表皮的黑色素細胞未能通過真皮-表皮連接處而滯留在真皮內,這些未成熟的真皮黑色素細胞隨後可被紫外線、放射線、激素和化學因素激活,導致病變形成。角質形成細胞在受到紫外線照射時會釋放內皮素-1和粒細胞-巨噬細胞集落刺激因子,這些因子可加速黑色素生成。水島還認爲,未成熟的黑色素細胞即使在沒有任何刺激的情況下也會被激活。研究表明,遺傳易感性和環境危險因素(如使用有害化妝品和紫外線照射)也是該病發病機制中的重要角色。20.9% 至 25% 的患者有該病家族史。國內何莉等學者的研究顯示,CADM患者血清雄激素水平雖然正常,但真皮黑素細胞有雄激素受體的表達。
二、臨牀表現
本病爲後天獲得性發病,多發生於面部,以顴部近下眼瞼處爲多,偶見於眼瞼、鼻翼、額部。病變爲灰褐色、黑灰色或藍褐色色素斑,直徑1-5mm,圓形、橢圓形或不規則形,邊界清楚,病變數從數個至數十個不等,平均10-20個,多爲雙側對稱。眼及口腔黏膜不受影響,常與黃褐斑並存。患者無自覺症狀。
三、組織病理學特徵
表皮看起來正常,主要變化見於真皮上層,特別是下乳頭層。存在散在的小型梭形黑素細胞,與膠原纖維平行排列,多巴染色呈陽性。真皮結構正常。電子顯微鏡顯示黑素細胞內有大量大小不一、處於不同發育階段的黑素體。
四、診斷與鑑別診斷
診斷通常基於臨牀表現,但需要與以下情況區分開來:
1. 太田痣太田痣通常表現爲沿三叉神經眼支和上頜支單側分佈,發病較早,通常在出生時或2歲前。病變爲融合性色素斑,常伴有眼部和口腔黏膜受累。組織病理學差異包括更多黑色素細胞分散在整個真皮層,與CADM不同,沒有與膠原纖維對齊。
2. 雀斑(Ephelides)雀斑出現較早,較小,顏色較淺(黃褐色),並有季節性變化,夏季更爲明顯。組織病理學上,雀斑表現爲表皮基底層黑色素增多,但黑色素細胞數量不增多。
3. 黃褐斑黃褐斑主要影響面頰、顴骨區、前額和上脣,病變融合成較大的淺棕色至深棕色斑塊,夏季病情加重。與 CADM 不同,黃褐斑不影響眼瞼,組織病理學特徵也不同。
五、治療
由於真皮層色素分佈異常,建議優先選擇Q開關激光治療:
1. Q開關紅寶石激光器(694nm)波長694nm,脈衝寬度20-40ns。
激光治療步驟:
治療前護理:
- 如果病變區域同時存在黑子或黃褐斑,應先治療這些,以減少炎症後色素沉着的風險,並防止激光刺激加重病情。
- 控制任何面部炎症,以減少治療後色素沉着的可能性。
程序:
- 清潔面部的方式與太田痣治療的準備方式類似。
- 如果需要,可進行表面或全身麻醉。對於較小的病變,可能不需要麻醉,但對於較大或較敏感的區域,可以使用表面或局部麻醉。
- 治療期間用專用護目鏡或角膜保護罩保護眼睛。
- 使用能量密度爲5-8J/cm²,激光點略微重疊,治療所有色素區域,不會遺漏任何較淺或較小的斑點。
治療後護理:
- 控制治療後炎症並對患者進行教育以防止色素沉着變化。
- 監測炎症後色素沉着,可能需要六個月或更長時間才能消退。建議患者耐心等待並堅持後續治療。
2. Q 開關紫翠玉激光 (755nm) 755nm 的紫翠玉激光疼痛程度極小,通常無需麻醉。治療部位可能會出現輕微腫脹,24 小時內消退。早期治療效果更好,因爲年輕患者的吸收更好,色素顆粒更少。
早期幹預和適當的激光治療對於有效治療 CADM 至關重要。這種疾病雖然是良性的,但可能會對美容產生重大影響,尤其是對受影響的個人。徹底瞭解病因、臨牀表現和治療方案可確保患者獲得最佳治療效果。
Source: 面頰後天性皮膚黑素細胞增多症